Bouche et pharynx

La cavité buccale
La cavité buccale humaine représente le premier segment du tube digestif. Elle est divisée en deux parties : le vestibule et la cavité buccale proprement dite, séparés par l’arcade dentaire.
Le vestibule est compris entre les dents et la face interne des joues et des lèvres. La cavité buccale proprement dite est délimitée en avant et sur les côtés par les dents, et en arrière par l’isthme du gosier, qui sépare la cavité buccale de l’oropharynx.
Limites de la cavité buccale :
- En haut : palais osseux et membraneux (voile du palais et luette)
- En bas : langue et plancher buccal
- Latéralement : joues
- En avant : lèvres supérieure et inférieure
- En arrière : isthme du gosier et amygdales (ou tonsilles)
Les lèvres jouent un rôle important dans la parole, l’expression faciale, l’action d’embrasser, de boire, etc.
Les dents :
Les arcades dentaires maxillaire et mandibulaire sont composées de 20 dents déciduales
pendant l’enfance, puis de 32 à l’âge adulte.
Denture lactéale, par arcade : 4 incisives (centrales et latérales), 2 canines et 4 molaires.
Denture définitive, par arcade : 4 incisives, 2 canines, 4 prémolaires et 6 molaires, dont les troisièmes molaires dites « dents de sagesse ».
La langue, organe musculaire, est responsable du goût par l’intermédiaire des papilles gustatives, mais aussi de la phonation et de la bonne mastication du bol alimentaire.
C’est dans la cavité buccale qu’aboutissent les canaux excréteurs des glandes salivaires principales (parotides, sous-maxillaires, sublinguales) et accessoires.
Fonctions :
Alimentation (les bébés naissent avec un réflexe de succion qui disparaît progressivement lorsque l’enfant grandit). Communication : phonation et communication non verbale (mimique, baisers…).
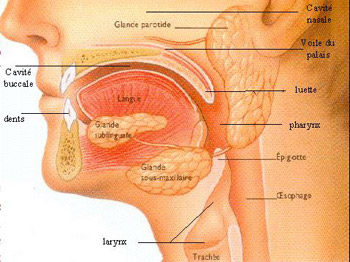
Le pharynx
Le pharynx est un carrefour aéro-digestif entre les voies aériennes (de la cavité nasale au larynx) et les voies digestives (de la bouche à l’œsophage). On rencontre également à son niveau l’ouverture de la trompe d’Eustache ou tube auditif, qui le met en communication avec l’oreille moyenne.
Les fonctions du pharynx sont :
- La déglutition
- La respiration
- La phonation
- L’audition
C’est un conduit musculo-membraneux collabable subdivisé en 3 segments : le nasopharynx, l’oropharynx et le laryngopharynx. Il est riche en innervation sensitivo-motrice par les nerfs crâniens : V, IX, X et XII.
Maladies de la bouche et du pharynx

Un aphte
Un aphte est un ulcère superficiel de la muqueuse buccale ou d’un autre organe. Au niveau de la muqueuse buccale, il se forme le plus souvent à l’intérieur des lèvres et des joues, sur la langue, le palais, les gencives ou la gorge.
Lorsque les aphtes reviennent périodiquement, on parle d’aphtes récidivants ou de stomatite aphteuse récidivante. Les stomatites aphteuses ou aphtoses sont généralement classées selon trois formes : mineure, majeure et herpétiforme.
Les aphtes apparaissent le plus souvent chez un sujet sain, de façon isolée, et guérissent spontanément.
Ils touchent toutes les populations. En moyenne, on considère qu’entre 15 % et 30 % des populations sont touchées. Les femmes sont plus touchées que les hommes et ont une fréquence d’apparition des crises plus élevée. Les aphtes concernent surtout les personnes de moins de 45 ans, avec un pic de fréquence entre 16 et 25 ans.
Les aphtes sont des lésions fréquentes à l’étiologie encore mal connue. Leur survenue peut être liée à des facteurs nutritionnels, psychologiques (notamment stress et fatigue), ou hygiéniques.
Lorsque les aphtes buccaux ne sont pas isolés et sont accompagnés d’autres symptômes, on peut se retrouver dans le cadre d’une maladie de Behçet ou de maladies inflammatoires de l’intestin comme la rectocolite hémorragique ou la maladie de Crohn.
La guérison est spontanée en 8 à 10 jours dans des conditions d’hygiène normale. Si un aphte n’a pas disparu deux semaines après son apparition, ou si d’autres sont apparus entre-temps, une consultation médicale est conseillée.

Angine
Les termes angine et pharyngite désignent une inflammation aiguë de la gorge d’origine infectieuse.
L’angine se traduit habituellement par des maux de gorge et de la fièvre. Fréquente, elle touche principalement l’enfant de plus de 2 ans et l’adulte de moins de 40 ans.
Il existe différents types d’angine, d’étiologies différentes, nécessitant une prise en charge spécifique. La grande majorité des angines sont érythémateuses (« angine rouge ») ou érythémato-pultacées (« angine blanche »).
Les angines sont virales dans 50 à 90 % des cas, et bactériennes dans les autres cas. Parmi les angines bactériennes, la plus fréquente et la seule susceptible d’entraîner des complications générales est celle due au streptocoque bêta-hémolytique du groupe A.
La plupart du temps bénignes, les angines peuvent rarement évoluer défavorablement avec des complications loco-régionales et générales. Seules les angines bactériennes à streptocoque nécessitent un traitement antibiotique.
Pharyngite
Elle est le plus souvent virale, dans environ 90 % des cas. Plusieurs virus peuvent en être la cause : adénovirus, rhinovirus, Coxsackie, virus respiratoire syncytial, Influenza, parainfluenza, mononucléose infectieuse…
Les bactéries ne sont responsables que d’environ 10 % des cas. Le plus fréquent est le streptocoque β-hémolytique du groupe A.
Les patients présentant une pharyngite peuvent avoir une rhinorrhée, un enrouement, une toux, une conjonctivite, une dysphagie, une odynophagie, des malaises généraux et de la fièvre.
Étant donné que la majorité des pharyngites sont d’origine virale, elles ne doivent pas être traitées systématiquement par antibiotiques. Le traitement est le plus souvent symptomatique : hydratation, antalgiques, antipyrétiques, gargarismes, pastilles.
Les mesures d’hygiène restent importantes :
- Se laver fréquemment les mains
- Éviter de partager ustensiles, bouteilles d’eau et brosses à dents
L’herpès
L’herpès est une maladie virale contagieuse responsable d’affections de la peau et des muqueuses caractérisées par une éruption vésiculeuse de boutons groupés.
Chez les sujets en bonne santé, l’herpès est souvent considéré comme bénin, mais il peut être très sérieux chez les sujets immunodéprimés, les nourrissons ou les femmes enceintes.
Le virus de l’herpès, Herpes simplex virus (HSV), comprend deux types : HSV-1, principalement responsable des formes oro-faciales, et HSV-2, principalement responsable des formes génitales.
Les HSV sont des virus dermoneurotropes qui persistent toute la vie dans certains ganglions nerveux.
Herpès labial
L’herpès labial est la forme classique du « bouton de fièvre », transmis essentiellement par contact buccal.

Son évolution passe par plusieurs stades :
- Signes préliminaires : démangeaisons, rougeur, sensation d’œdème
- Apparition de papules
- Transformation en cloques et vésicules
- Éclatement des vésicules, avec fort risque de contamination
- Formation de croûtes puis cicatrisation
Un accès d’herpès labial dure généralement de 8 à 15 jours. L’affection est contagieuse, particulièrement lorsque les lésions sont visibles.
Des précautions d’hygiène sont indispensables afin de limiter le risque de contamination et d’auto-inoculation.
- Se laver soigneusement et régulièrement les mains
- Éviter d’utiliser des objets ayant été en contact direct avec la bouche
- Éviter les rapports oro-génitaux en période de poussée
- Séparer le linge de toilette
- Ne pas se toucher les yeux
- Ne pas gratter les lésions
- Éviter tout contact avec un nouveau-né
- Éviter d’embrasser tant que les lésions ne sont pas complètement sèches
Le traitement dépend de la fréquence et de la sévérité des récidives. Il peut associer traitements locaux, traitements oraux et, dans certains cas, traitement préventif sur prescription médicale.
Traitements chirurgicaux
La tonsillectomie ou amygdalectomie
La tonsillectomie, ou amygdalectomie, appelée aussi couramment « opération des amygdales », est une ablation chirurgicale des amygdales palatines.
Très ancienne, cette intervention fait partie des plus anciennement pratiquées. Pour réduire le volume des amygdales hypertrophiées, les chirurgiens de l’Antiquité proposaient déjà l’exérèse totale, partielle ou la cautérisation.
La cautérisation
Elle est de moins en moins pratiquée.
L’amygdalectomie
Grâce aux progrès de l’anesthésie générale et à l’utilisation systématique de l’intubation trachéale qui protège les voies respiratoires, le chirurgien peut opérer tout en maîtrisant le risque hémorragique.
L’amygdalectomie par dissection peut être utilisée chez l’adulte comme chez l’enfant.
L’indication repose le plus souvent sur les éléments de l’interrogatoire et de l’examen clinique.
L’intervention est recommandée en cas de :
- Infections aiguës récidivantes de l’amygdale malgré un traitement bien conduit
- Infection chronique persistante
- Récidive d’abcès ou de phlegmon péri-amygdalien
- Suspicion de tumeur, notamment devant une tuméfaction unilatérale
- Obstruction des voies aériennes supérieures par hypertrophie amygdalienne
- Syndrome d’apnées obstructives du sommeil chez l’enfant
